【専門医が解説】糖尿病の合併症一覧|しめじとえのきの違い,発症する順番も
監修医
幹細胞再生治療を通じ、国民病で万病の元である糖尿病の根治に取り組んでいる。
■職歴:
西暦2012年1月〜:東京女子医科大学病院初期研修医
西暦2015年4月〜:医療法人貞心会 西山堂慶和病院勤務
西暦2019年4月〜:海老名総合病院 糖尿病センター勤務
西暦2020年4月~:東京女子医科大学病院糖尿病・代謝内科 助教
西暦2022年1月〜現在:一般社団法人輝実会 青山レナセルクリニック院長
■所属学会等
日本内科学会
日本糖尿病学会
日本再生医療学会
糖尿病眼学会
日本内科学会認定内科医(認定番号107827)
日本糖尿病学会専門医(認定番号7237)
糖尿病が長期に渡って治療されない場合、合併症を引き起こす可能性があります。
合併症は、視覚障害から腎臓の問題、さらには心血管疾患に至るまで、多岐にわたる症状として現れます。
本記事では、糖尿病の合併症について詳しく開設するとともに、合併症を予防するための対策についても紹介します。
目次
糖尿病とは?しめじ・えのき(合併症)を理解する前に知っておきたい基礎知識
糖尿病とは、インスリンというホルモンの不足や機能不全が原因で、血液中の糖分、すなわちグルコースの濃度が適切にコントロールされない状態を指す疾患です。
そして、糖尿病を発症すると、さまざまな合併症を引き起こす可能性があります。
糖尿病の合併症は慢性と急性に分けられる
糖尿病の合併症は、大きく「慢性」のものと「急性」のものに分けられます。
慢性の合併症とは、糖尿病が長期間続くことで起こる症状や障害であり、高血糖状態が続くことで血管や神経にダメージを与え、時間をかけて徐々に進行していきます。
急性の合併症とは、血糖値が極端に高くなったり、逆に極端に低くなったりすることで短時間で起こる症状や障害のことを指します。
特に、急性の合併症は、時として命に関わるものもあるため、日常の血糖管理は非常に重要です。
糖尿病の慢性合併症「しめじ」と「えのき」とは何か

画像引用:青山レナセルクリニック 糖尿病再生医療ページ(https://rena-cell.com/diabetes/ )
糖尿病の慢性合併症は、「細小血管症」と「大血管症」の2つに分かれています。
「細小血管症」は細い血管が傷つけられて生じる合併症です。症状としては「糖尿病神経障害」「糖尿病網膜症」「糖尿病腎症」の3つが挙げられ、「糖尿病の三大合併症」とも呼ばれています。そのため、この3症状(「しんけい」「め(網膜)」「じんぞう」)の頭文字を取って、「しめじ」と表記されることが多いです。
一方、「大血管症」は太い血管が傷つけられて生じる合併症です。症状としては「足壊疽」「脳卒中」「虚血性心疾患」の3つが挙げられ、「糖尿病の動脈硬化症」として分類されてています。そのため、この3症状(「えそ」「のうそっちゅう」「きょけつせいしんしっかん」)の頭文字を取って、「えのき」と表記されることが多いです。
糖尿病の三大合併症【しめじ】の症状と特徴

続いては、「しめじ」と呼ばれる糖尿病の三大合併症について、詳しく解説します。
糖尿病性神経障害(手足のしびれ)
糖尿病性神経障害は、主に末梢神経が影響を受け、足や手の先端から症状が現れ始めるのが特徴的です。初期段階ではしびれや痛み、熱感や冷感といった感覚異常を感じることが多く、進行すると、痛みや感覚の異常が強くなり、日常生活にも支障をきたすことがあります。
また、自律神経に障害が出る場合もあり、立ちくらみ、排尿障害、下痢、便秘、勃起障害などの症状が現れます。
ただ、日常生活の中でこれらの症状が出た場合、多くの人は「気のせいだ」と考え、そのままにしてしまうことが多いです。そのため、発見が遅れて重症化してしまうこともあり、最悪の場合、足を切断しなければならなくなる可能性があります。
したがって、足のしびれや、熱さ・冷たさの感覚の変化などが頻発する場合は、すぐに医師に相談しましょう。
糖尿病網膜症(目の症状)
糖尿病網膜症は、視力低下や失明に繋がるリスクのある疾患です。
糖尿病網膜症は主に下記の3段階で進行していくとされています。
- 単純網膜症:網膜にある毛細血管がもろくなることで、毛細血管が瘤のようになったり、毛細血管から血液が漏れたり、漏れ出た血液中のたんぱく質や脂質の成分が網膜に沈着したりします。
- 増殖前網膜症:毛細血管が閉塞して、網膜の中に酸素や栄養が行き渡らない部分が生じます。そして、その付近の細小血管は拡張、蛇行などの異常を示し、神経も血液不足によりむくんでしまいます。
- 増殖網膜症:毛細血管が閉塞して足りなくなった酸素を補うために、網膜から新生血管が発生します。ですが、この新生血管は簡単に壊れてしまうため、大きな出血を硝子体中に起こします(硝子体出血)。また、新生血管の周りに増殖膜と呼ばれる組織が生じ、それが網膜を引っ張って網膜が引きはがされます(網膜剥離)。硝子体出血や網膜剥離が進行すると、最悪の場合、視力低下や失明に繋がります。
そのほかに、網膜の中の黄斑という部分にむくみが起きること(糖尿病黄斑浮腫)もあり、網膜症の状態や硝子体出血、網膜剥離の有無に関わらず、視力低下のリスクが高まります。
▼関連記事
糖尿病網膜症とは|分類,治療法も解説
https://rena-cell.com/column/blog/diabetic_retinopathy/
糖尿病性腎症
糖尿病性腎症は、腎臓の細かい血管が傷つき、その機能が徐々に低下する状態を指します。
糖尿病性腎症が進行すると、腎臓が持っている血液を浄化する機能が低下し、体内の不要な物質や余分な水分が排出されにくくなります。そして、 最終的には腎臓では尿を作り出すことがほとんどできなくなり、機械によって血液を浄化する「血液透析療法」が必要となってしまいます。
初期段階では、特に明瞭な症状が現れることは少ないですが、尿検査によって蛋白質の漏出が確認されることが多く、進行すると、むくみや高血圧、さらには腎不全を引き起こす可能性があります。
▼関連記事
糖尿病性腎症とは|診断基準,治療法も解説
https://rena-cell.com/column/blog/diabetic-nephropathy/
糖尿病の動脈硬化症【えのき】の症状とリスク

続いては、「えのき」と呼ばれる糖尿病の動脈硬化症について、詳しく解説します。
足壊疽
三大合併症で紹介した糖尿病性神経障害が進行すると、全身の血管で動脈硬化が起こり、血行障害となります。この血行障害が進行すると、足先まで十分に酸素や栄養が届かなくなるため、傷ができても治りにくくなります。
そして、血行障害が長く続くと血管が完全に詰まり、詰まった先の部分の組織が完全に死んでしまいます。この現象を「壊疽」と言います。
壊疽になると、最悪の場合はその部分を切断しなければならない場合もあります。
脳卒中
糖尿病性神経障害によって動脈硬化が進行すると、脳卒中のリスクも高まります。
脳卒中は、脳の血管が急に詰まったり、破れてしまったりすることで、脳組織に十分な酸素や栄養が供給されなくなり、脳の細胞が急速に死滅する病気です。これにより、突然の手足の麻痺や言葉の障害、視野欠損などの神経症状が起こります。
脳卒中は大きく2つのタイプに分類されます。一つは、脳の血管が詰まることで起こる「脳梗塞」、もう一つは、脳の血管が破れることで起こる「脳出血」です。どちらのタイプも、速やかな治療が求められる緊急の病態となります。
虚血性心疾患
糖尿病性神経障害による動脈硬化は、虚血性心疾患の発症リスクも内包しています。
虚血性心疾患は、心筋に必要な酸素や栄養が十分に供給されない状態を指す病態です。虚血性心疾患の中には、狭心症や心筋梗塞など、いくつかの疾患が含まれます。
狭心症は、心筋への血流が一時的に不足することで、胸痛や胸の圧迫感などの症状が現れる状態を指します。一方、心筋梗塞は、冠動脈が完全に閉塞し、その結果として心筋が死ぬ病態を指すもので、非常に重篤な状態となり得ます。
糖尿病の急性合併症「糖尿病性昏睡」とは
糖尿病性昏睡は、血糖値が極端に高くなったり(高血糖)、低くなったり(低血糖)することによって発生する糖尿病の合併症の一つであり、意識障害や昏睡状態に陥ることがあります。
この糖尿病性昏睡は「糖尿病性ケトアシドーシス」と「高浸透圧性高血糖」の2種類に分類されます。
「糖尿病性ケトアシドーシス」と「高浸透圧性高血糖」
糖尿病性ケトアシドーシスは、1型糖尿病患者に多く見られる症状です。
糖尿病性ケトアシドーシスは体内のインスリンが不足することで血糖値が極端に高まるとともに、エネルギー源としての糖を細胞内に取り込むことができなくなり、代わりに脂肪の分解が促進されることから生じます。そして、脂肪が分解される過程でケトン体が生成され、これが血中に大量に放出されると、血液が酸性に傾き、アシドーシス状態(体内に酸が過剰に存在している状態)となります。
糖尿病性ケトアシドーシスの症状としては、頻尿、のどの渇き、乾燥肌、嘔吐、腹痛、急激な体重減少、深く速い呼吸、特有の果実臭のある息などがあります。
高浸透圧性高血糖は、2型糖尿病患者に多く見られる症状です。
高浸透圧性高血糖は、血糖値が極端に上昇することで、血液中の浸透圧が高まることが特徴です。具体的には、血糖値が600 mg/dL以上に上昇し、この高血糖が細胞間液に水分を引き寄せることで、脱水症状や血液の濃度上昇が生じます。
高浸透圧性高血糖の主な症状には、強いのどの渇き、頻尿、極度の疲労、乾燥肌、視力の低下、手足のしびれ、混乱状態や意識障害などがあります。また、この状態ではケトアシドーシスが起こりにくいため、果実臭のある息や酸っぱい体臭はあまり現れません。
糖尿病の3大合併症が発症する順番
糖尿病の合併症は、糖尿病性神経障害、糖尿病網膜症、糖尿病性腎症の順で発症します。つまり、神経→眼→腎臓の順番で症状が出てくるのです。
糖尿病の合併症を予防する方法―しめじ・えのき対策も

糖尿病が確認された際には、合併症を避けるためにも、食事や運動を通じた管理、そして適切な薬物治療で血糖値をしっかりと監視することが大切です。
安定した血糖値を保持していると感じても、定期的に血糖や血圧、体重、尿中のたんぱく量などの検査を実施し、糖尿病の合併症の予防と治療を怠らないよう心がけましょう。
まとめ:糖尿病のしめじ・えのき(合併症)を理解して早期対策を
今回は、糖尿病の合併症について解説しました。
それぞれの合併症は初期症状が異なり、正確な診断とそれに応じた適切な対応が必要となるため、少しでも異変を感じたら、すぐに医師の診察を受け、合併症の改善、予防に務めましょう。
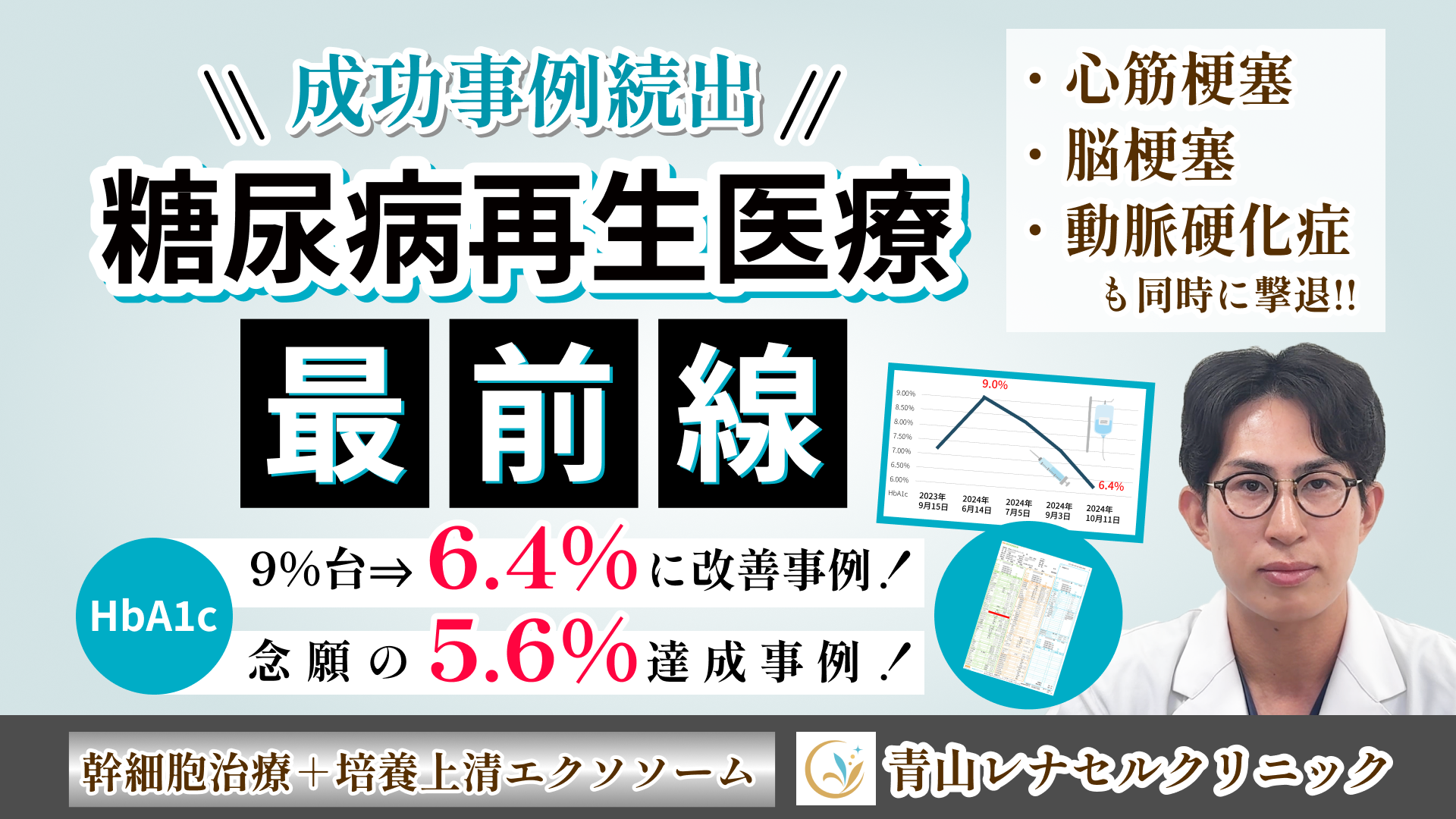
幹細胞治療と培養上清エクソソームを併用
~当院の糖尿病再生医療~
当院では、薬剤をはじめとする対処療法に頼らず再生医療の力で糖尿病の根治を目指すことを目標に掲げ、他院に先駆けて本格的に糖尿病再生医療に取り組んでいます。
幹細胞治療と当院オリジナルの乳歯歯髄由来幹細胞培養上清エクソソームとの併用で糖尿病治療において最高の治療パフォーマンスを追求しています。当院では、日本人の生え変わりの乳歯から歯髄幹細胞を培養し、ヒト・異種動物由来成分を一切含まない最先端の完全無血清培地(AOF培地)のみを使用したオリジナルの培養上清エクソソームを製造し患者様に提供しています。
数百種種類の良質なサイトカインやエクソソームを豊富に含む当院オリジナル「ARC培養上清エクソソーム」の幹細胞治療との併用により、体内に投与されたご自身の幹細胞を最大限に活性化し分化能を高める効果が期待できます。
また、多くの糖尿病患者様に向き合う中で、ほぼ全員が、末梢血管障害によりEDを併発している事実に直面したため、日本で初めて陰茎海綿体への幹細胞の局所注射治療の提供に踏み切りました。
糖尿病とEDの根治を同時に目指すこの治療は、多くの悩める男性患者様から支持され、着実に成果を挙げています。
なお、当院の糖尿病再生医療は、他院と異なり年齢の上限はありませんので、多数の80代以上の高齢患者様も安全に治療を受けられています。高齢の患者様もご安心下さい。
【参考記事】
多様な糖尿病患者様の当院における再生医療の実例
- <HbA1c 12.4% 緊急入院した患者>初回の幹細胞治療効果で 5.4%に劇的改善!
- 幹細胞治療で悲願のHbA1c 5%台を達成!
- <90代病院経営者>エクソソームの点鼻治療で慢性腎症が完治
- マンジャロ断固拒否!幹細胞治療とエクソソームでHbA1cが正常値まで改善
- 薬を使わずに糖尿病は治せる?自身の幹細胞の力を活用した再生医療という選択肢
【関連動画】当院の糖尿病再生医療臨床例part.1
【関連動画】当院の糖尿病再生医療臨床例part.2
【関連動画】「重度肥満症患者に対する糖尿病再生医療」
当院の糖尿病再生医療・再生医療の詳細内容については以下のページをご覧ください。
当院では、糖尿病撲滅のための特別プログラム「ASATAKU道場」の第3期モニターを募集しています。再生医療の可能性を実感し、糖尿病からの解放を目指すための第一歩を踏み出してみませんか?
第3期 糖尿病再生医療モニター募集
2023年11月17日現在
※最新の情報と異なる場合がございます。