豊富な臨床実績+卓越した治療ノウハウ
現在の糖尿病治療は、生活習慣管理に加えて、インスリン注射や経口血糖降下薬、GLP-1受容体作動薬などが標準ですが、血糖コントロールを通じた症状の管理や合併症予防に対しては有効で、特に短期〜中期の治療に不可欠です。
しかし、これらはあくまで対症療法であり、インスリンを分泌するβ細胞の機能回復や疾患の進行阻止は期待できません。また、薬剤の長期使用による副作用リスクや効果減弱も問題です。
これに対し、糖尿病に対する再生医療は、「根本的な解決」を目標とし、炎症の抑制、血流の改善、組織修復の促進などを通じて、糖尿病の背景にある「代謝環境そのもの」を整える治療です。
その結果、インスリン感受性の改善や血糖コントロールの安定化を通じて、インスリンや薬剤使用の軽減、最終的には離脱を目指します。
全身の血管や神経の修復を促進することで、糖尿病患者が最も気をつけなければならない恐ろしい合併症も同時に治療でき、糖尿病の進行に伴う動脈硬化に起因する心筋梗塞など命に係わる重篤な疾患リスクの低減が期待できます。
このように、対症療法ではなく、損傷した組織や血流の根本的な改善を通じて全身の長期的な健康をサポートすることが当院の糖尿病再生医療の目標です。
肥満や代謝異常により
インスリン抵抗性が高い2型糖尿病患者
インスリン分泌の低下を
指摘されている2型糖尿病患者
発症早期でインスリン分泌能
残存の
1型糖尿病患者
合併症である腎症を併発し
人工透析を避けたい方
糖尿病性EDに悩んでいる方
インスリン注射や薬剤の量を減らし、
離脱したい方
糖尿病に起因する動脈硬化が進行し
心疾患リスクを抱えている方
初めて糖尿病と診断され、
進行や合併症発病を避けたい方

1回あたり2億個以上を保証
(業界水準:5,000万~1億個)
細胞の生存率平均97%以上
(90%以上保証)

追加料金なしで顔・毛髪・陰茎・
膝関節への局所注射
お申込み数(2億個)を
上回る細胞は無償でご提供
日本再生医療学会推奨!安全性の高い当院オリジナル乳歯歯髄由来
幹細胞培養上清液を点滴や点鼻により体内に採り入れることで、投与された幹細胞の働きを活性化

幹細胞1億個あたりの治療費用は
安心のお手頃価格
追加費用なしで当院オリジナル培養上清エクソソーム治療を付与

患者様の病状、体質、遺伝、生活習慣等を総合的に分析し、
完全オーダーメイドの治療計画を策定
糖尿病専門医による徹底した薬剤及び生活習慣指導
初回の幹細胞治療効果で 5.4%に!
念願のインスリンからの離脱に成功
HbA1c 8.2%→6.4%に大幅改善
減量に成功 尿中アルブミン値劇的改善
エクソソームの点鼻だけで慢性腎症が完治
尿中アルブミン/クレアチニン比が大幅改善

第二種 計画番号 PB3200159

第二種 計画番号 PB3220170

第二種 計画番号 PB3240023

第二種 計画番号 PB3240320

第二種 計画番号 PB3220054

第二種 計画番号 PB3230065

第二種 計画番号 PB3220116

第二種 計画番号 PB3210029

第二種 計画番号 PB3200070

第二種 計画番号 PB3250206

第二種 計画番号 PB3250067
※右にスライドしてすべての提供計画をご確認いただけます
糖尿病に対する再生医療の目的は、破壊された、あるいは著しく機能低下したβ細胞を補充・再生し、インスリン分泌能を回復・改善することです。その主な対象としては、1型糖尿病患者に代表される重度の分泌不全、薬剤で管理困難な患者、合併症進行リスクが高い患者などがターゲットです。
いっぽう、2型のうちインスリン抵抗性主体の群に対しても、代謝改善を狙う間葉系幹細胞の臨床応用が進んでいます。
ただし、現時点では治験・研究段階の手法が中心で、既存薬療法や生活習慣療法と並行して補完的に使われており、保険適用の標準治療に置き換わる段階には至っていません。
本来、糖尿病再生医療は、破壊されたβ細胞の再生による内因性インスリン産生能の回復がメインターゲットですが、その関連領域として、1型糖尿病患者に必須の免疫制御、膵島の細胞保護や微小環境改善、移植後のβ細胞を自己免疫から遮断する工学的カプセルデバイスの開発まで多様なアプローチが模索されています。
現在、世界各国では、
以下の再生医療の臨床応用が進んでいます。
臨床応用1ドナー(死亡者)からの膵または膵島移植
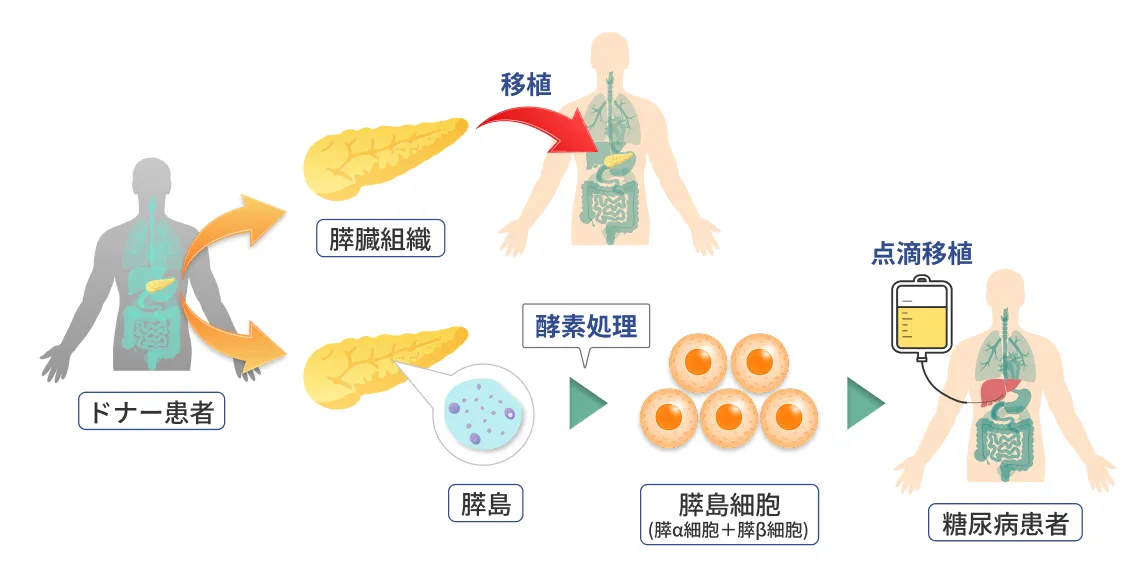
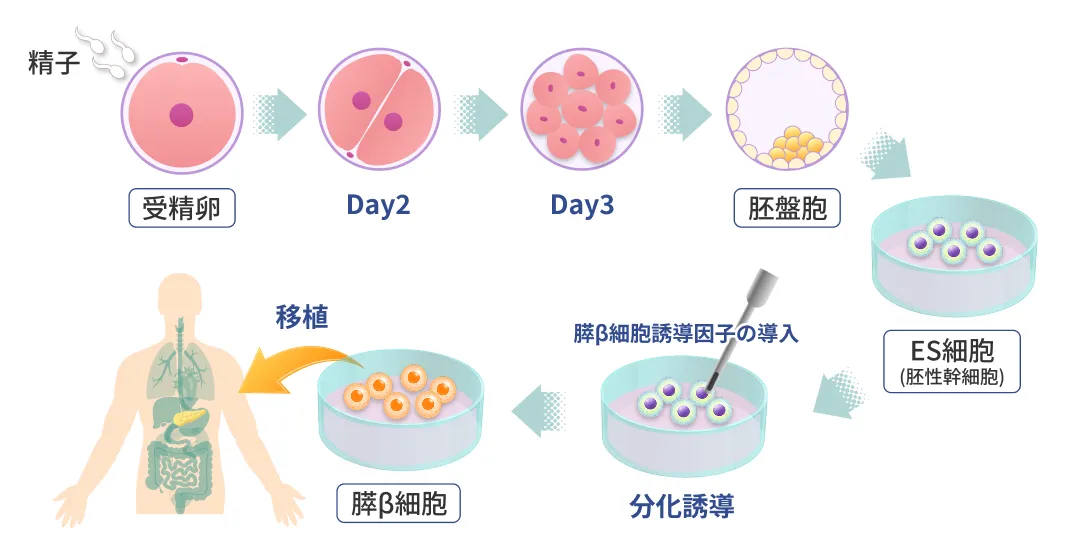
臨床応用2ドナー由来の胚性細胞(ES細胞)から
作製するβ細胞の移植
臨床応用3自家由来のiPS細胞を再プログラミングして
作製するβ細胞の移植

しかし、自己免疫疾患である1型糖尿病の場合には、いずれの移植治療においても移植後のβ細胞に対する免疫制御が必須である上、①②は他人由来の細胞に対する免疫拒絶、②には倫理面の懸念、③には腫瘍化リスクなどの課題があり、現時点で安全で持続性の高い治療法は確立されていません。
このように、現在臨床が進められている糖尿病再生医療にはそれぞれ解決しなければならない難題があるため、これらの問題をクリアできる、より手軽で安全面の懸念が少ない自家間葉系幹細胞に注目が集まりました。 「間葉系幹細胞」とは、「体性幹細胞」の一つで、骨、軟骨、脂肪など、身体の限られた範囲の細胞に分化することができる多能性細胞のことで、初期段階の胚から得られ、あらゆる種類の細胞に分化可能なES細胞に比べると分化の範囲は限定的です。
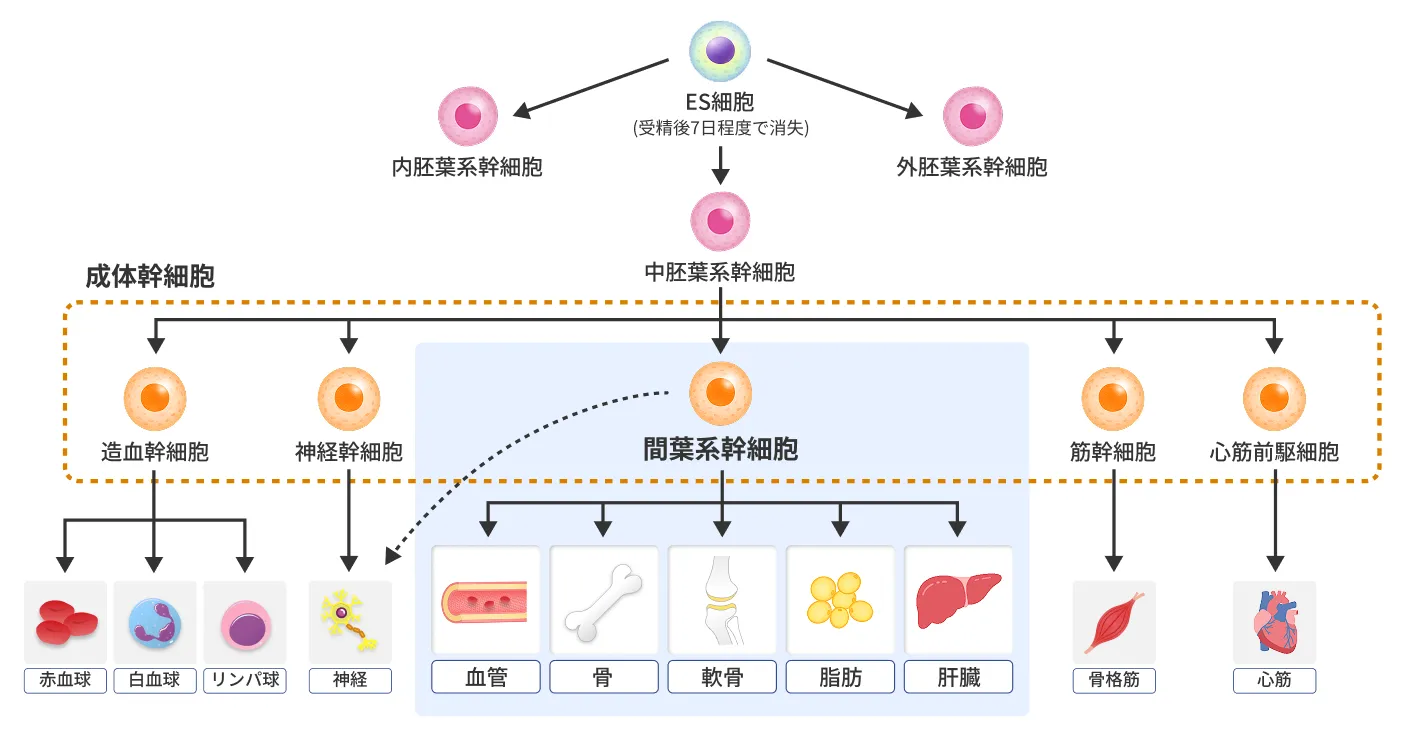
※右にスライドして分化全体図をご確認いただけます
患者本人の間葉系幹細胞を用いた治療は、採取が容易で免疫調節・修復能を持ち、ドナー膵島や人工的に作製される完全分化β細胞が直面する問題(ドナー不足、免疫・腫瘍リスク、製造困難性)を補える代替候補として糖尿病治療に導入されたのです。
当院では、この間葉系幹細胞の一種である「脂肪由来間葉系幹細胞」を、患者様の腹部から脂肪組織を採取して分離し、数億個まで増殖させた後に静脈注射(点滴)により投与します。
幹細胞による糖尿病治療の流れ
腹部から脂肪採取
フラスコで培養
若い継代の
細胞をストック
拡大培養
非凍結細胞を
静脈に注射
間葉系幹細胞には、骨髄由来、臍帯血由来などの種別もありますが、脂肪由来幹細胞は、採取が容易で採取量が豊富な点で最も扱い易く汎用的と言えます。自己移植が可能で免疫反応が少ない点が利点で、インスリン抵抗性の低下による糖代謝改善、免疫調節、組織修復などを通じた糖尿病の根本的改善が期待できます。
実際に、当院で治療を受けた多くの患者様が血糖値の顕著な低下、インスリンなど薬剤の軽減や離脱に成功しています。
*インスリン抵抗性とは、膵臓のβ細胞からインスリンが血中に分泌されているにも拘わらず、標的の臓器や筋肉のインスリンに対する感受性が低下しているため、インスリンの摂取機能が鈍くなり、その結果、糖を取り込めず血中に残存する状態です。
インスリン抵抗性
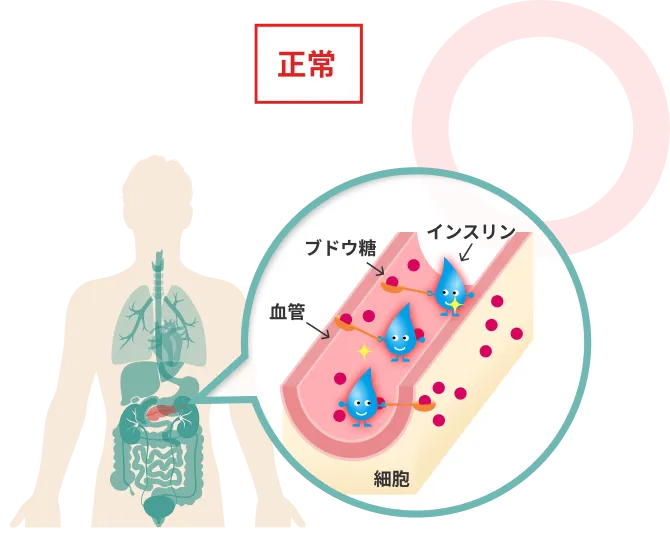
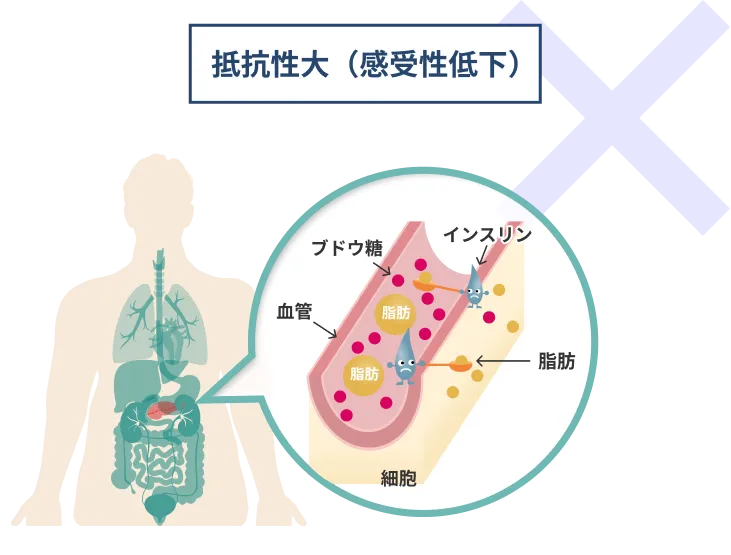
糖尿病に対する脂肪由来間葉系幹細胞治療の効果を左右するのは、病態(インスリン分泌能の残存度・抵抗性の程度)、合併症、患者背景(年齢、妊娠等)などの複合要因です。
ご存じのように、糖尿病は主に1型と2型に大別されます。
このうち1型糖尿病とは、自己免疫異常により膵臓のβ細胞の大半が破壊されてしまい、そもそもインスリン自体が分泌されない病態で、自己注射による持続的なインスリンの補充が欠かせません。
いっぽう、2型糖尿病とは、生活習慣病と言われるように、主に肥満や高脂血症などが原因の代謝異常、慢性炎症によりインスリン抵抗性が悪化し、進行するとインスリン分泌も低下する病態です。
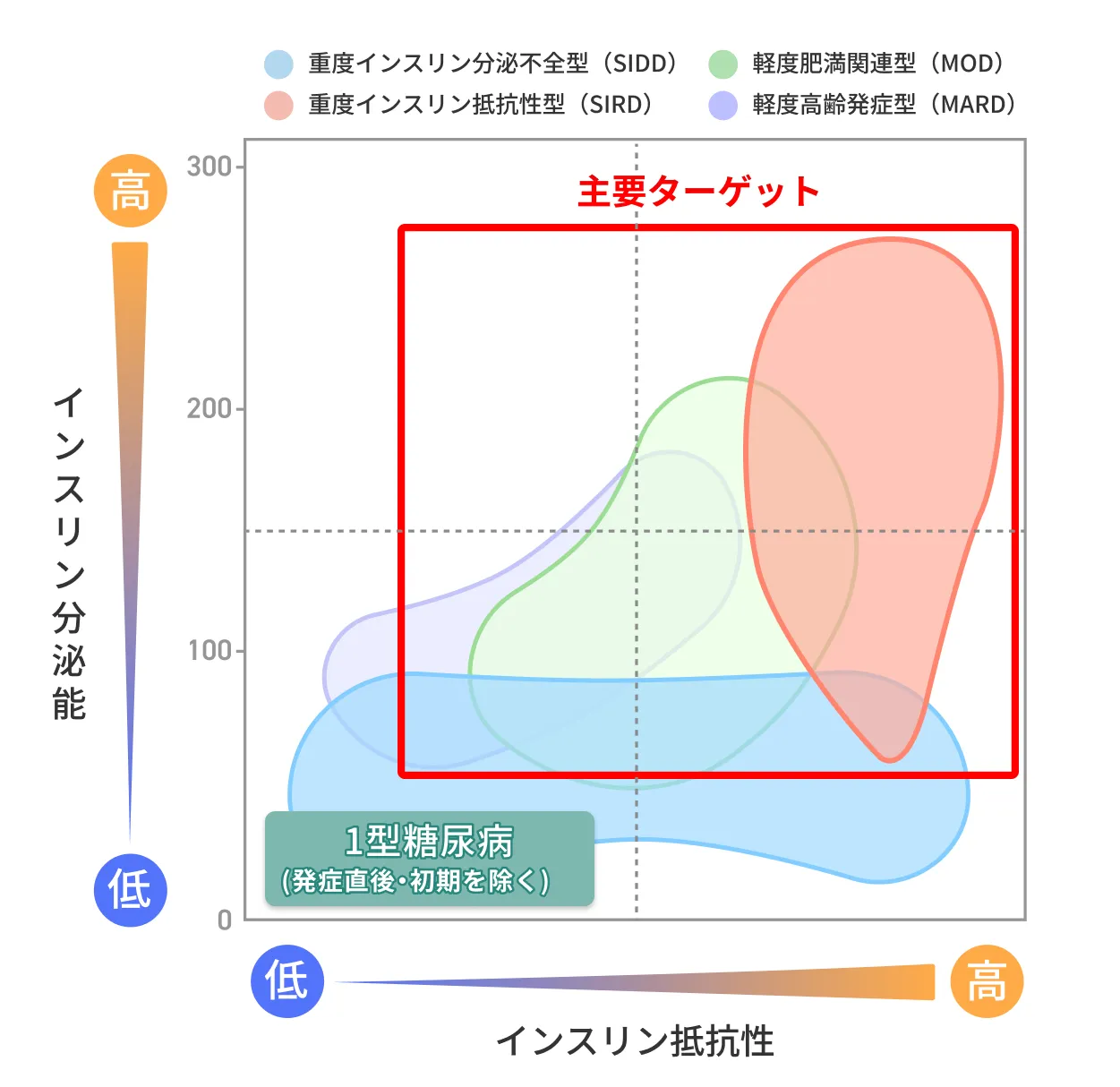
この2型糖尿病は、さらに「SIDD(重度インスリン分泌不全型)」「SIRD(重度インスリン抵抗性型)」
「MOD(軽度肥満関連型)」「MARD(軽度高齢発症型)」の4パターンに分類されます。
当院の糖尿病に対する幹細胞治療の主なターゲットは、「SIRD(重度インスリン抵抗性型)」や「MOD(軽度肥満関連型)」で、これらは最も治療効果が期待できるターゲットです。
その理由は、脂肪由来間葉系幹細胞には、免疫調節・抗炎症・脂肪組織の代謝改善などの作用があるため、代謝異常と慢性炎症を原因とするインスリン抵抗性型の2型糖尿病に対し適合します。
特に、「SIRD(重度インスリン抵抗性型)」は高いインスリン抵抗性と肥満・代謝異常を伴い、脂肪由来間葉系幹細胞の標的メカニズムに完全に合致します。
いっぽう、自己免疫異常によりインスリンを分泌する膵島β細胞の大半が破壊されている1型糖尿病に対しては、ES細胞のようにあらゆる細胞に分化できる多分化細胞ではなく一定の臓器の細胞にのみ分化可能な間葉系幹細胞の治療効果は限定的と言えます。
つまり、静脈注射により投与された間葉系幹細胞の膵島β細胞への分化を示す明確なエビデンスは存在せず、現実的ではありません。
ただし、1型糖尿病に対しても、炎症抑制を通じたインスリン抵抗性の改善による血糖値の低下が多数報告されています。
このため、当院では、1型糖尿病に対する間葉系幹細胞治療の目標は、インスリン分泌そのものの回復ではなく、インスリンの減量や血糖コントロールの改善による合併症の阻止、残存しているβ細胞の保護(アポトーシスの抑制)と考えています。
脂肪由来間葉系幹細胞には、
主に以下の作用が認められています。
投与された幹細胞から分泌される数百種類の成長因子やサイトカイン、エクソソームなどの生理活性物質が周辺の細胞に働きかける「パラクライン効果」により、主に以下の機能を発揮します。
幹細胞が放出するVEGF(血管内皮細胞増殖因子)により、長期間にわたる高血糖で損傷した血管内皮細胞を修復し、狭窄または閉塞した血管の周辺にバイパスとなる新しい血管を新生します。
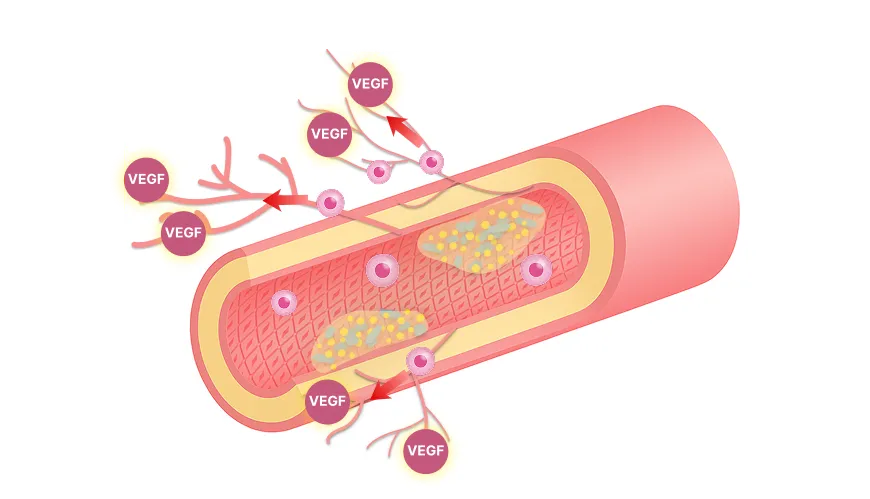
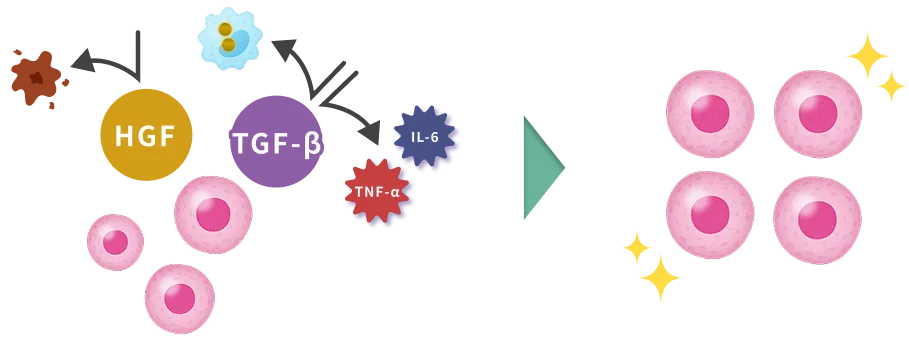
HGF(肝細胞増殖因子)やTGF-β(トランスフォーミング成長因子)は、
細胞の生存環境を整備し、アポトーシスなどを抑制することでβ細胞を保護します。
生存環境の整備
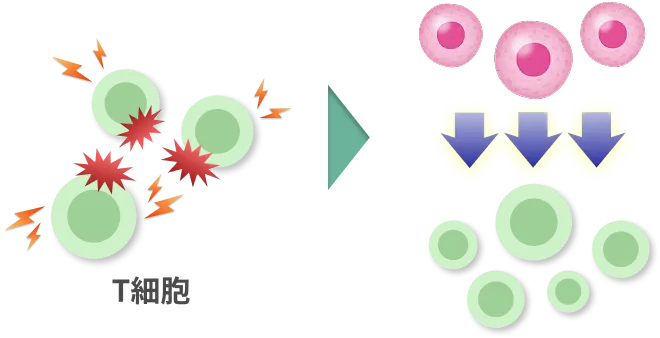
幹細胞は、免疫を司るT細胞に直接接触し、増殖の調整、アポトーシスの指令や阻害、T細胞の状態(炎症型や修復型)の調整などの機能があります。
免疫抑制
以上の作用により、長期にわたる代謝異常や血流悪化のために慢性炎症状態となっている膵島環境を整備しβ細胞を保護することでインスリン分泌能が向上します。
さらに、全身の血流改善や血管壁の修復によりインスリン抵抗性が改善するため、
血糖値が低下する、という仕組みです。
幹細胞培養上清液(エクソソーム)治療は、幹細胞が隣接する細胞に作用する「パラクライン効果」を応用したもので、患者様の脂肪組織を採取して培養する工程が無いため、より簡便でありながら、幹細胞治療とほぼ同等の効果が期待できるとされています。
当院内のCPCで毎月製造している「ARC培養上清エクソソーム」には、VEGF(血管内皮細胞増殖因子)やTGF-β(トランスフォーミング成長因子)など糖尿病治療に有用な成長因子やサイトカインが、世間一般の上清液の数十倍も含まれていることが外部の信頼性の高い検査機関の測定で明らかになっています。
当院の糖尿病再生医療においては、患者様ご自身の脂肪由来幹細胞と成長因子を極めて豊富に含む当院オリジナルの培養上清液を併用することで、治療の相乗効果を狙っています。

青山レナセルクリニック 院長 糖尿病専門医 麻沼卓弥
培養
自己血糖測定器
(リブレセンサー)
装着期間
*1 脂肪採取
<考えうるリスク>
脂肪採取部位の内出血、腫脹、術後感染、術後瘢痕など
*2 幹細胞投与(点滴治療)
<考えうるリスク>
―当院においては過去に疾病報告は1例もありませんが、下記のようなリスクが考えられます。
アナフィラキシー反応、ショック、肺塞栓、呼吸困難、血圧低下、血圧上昇、頭痛、冷汗、嘔気、嘔吐、倦怠感、熱感など
当院の糖尿病再生医療の料金は、投与細胞数及び回数、培養上清液の分量等に応じてオーダーメイドで策定させて頂きますが、最小単位(2億個)のスタンダードな費用の目安は以下となります。
*なお、当院では、定期的に格安料金の糖尿病再生医療モニターを募集していますので、そちらもご参照下さい。
糖尿病再生医療(2億個コース)
一式 1,950,000円
(税込2,145,000円)
Q
A
Q
A
Q
A
Q
A
Q
A
Q
A
Q
A
Q
A
Q
A
Q
A